Питание при хроническом холецистите
Хронический холецистит – распространенное воспалительное заболевание желчного пузыря с нарушением его функций. Причины – деформация желчного пузыря и желчных путей, непроходимость желчных протоков, травмы, нарушение обменных процессов и другие. При этом заболевании периоды ремиссии периодически сменяются обострениями. Пациенты жалуются на горечь во рту, тошноту, боли в боку справа, которые обычно появляются после употребления жирного, жареного, пива, газированных напитков. В период обострения боли становятся нестерпимыми.
Диета при хроническом холецистите – один из эффективных способ держать воспалительный процесс под контролем.
Диета при холецистите в период обострения должна быть строгой. Она способствует уменьшению воспаления, предотвращает застой желчи в желчном пузыре и образование камней. В период ремиссии разрешается менее строгое диетическое питание.
Общие принципы
Питание при хроническом холецистите должно быть химически, термически и механически щадящим.

Базовая диета вне обострения – стол №5
Рекомендуется отварная, запеченная и паровая пища. Питание частое – до шести раз. Соль в ограниченном количестве.
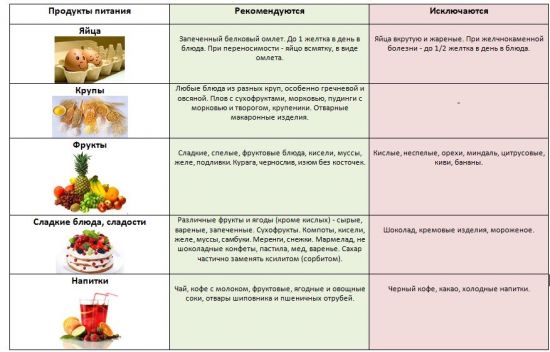
Что можно есть во время ремиссии:
Запрещены следующие продукты:
- Пища, приводящая к процессам гниения и брожения в ЖКТ: пшено, капуста белокочанная, бобовые культуры.
- Жирное мясо, почки, мозги, печень, сало, любые колбасы, кулинарный жир.
- Копченая, квашеная, соленая, пряная, маринованная, жареная, острая, консервированная пища.
- Грибы.
- Насыщенные бульоны из грибов, рыбы и мяса.
- Редис, чеснок, репа, редька, зеленый лук.
- Клюква, плоды цитрусовых, кислые сливы и т.д.
- Жирная молочная продукция: сливки, сметана, творог.
- Газированные напитки, какао, крепкий черный кофе.
- Кремовые пирожные и торты, сдобные мучные изделия, шоколад.
Вне обострения можно есть следующие блюда:
- супы молочные и овощные, щи, свекольники, борщи;
- винегреты и салаты с заправкой из растительных нерафинированных масел;
- голубцы;
- котлеты из мясного фарша;
- кабачковую икру;
- фруктовые салаты;
- салаты из кальмаров и прочих морепродуктов;
- рыбу фаршированную и заливную;
- кофе и чай с молоком, чай с лимоном, соки овощные и фруктово-ягодные, отвар из плодов шиповника, травяные настои.
В рацион нужно включать больше клетчатки (овощи, фрукты, крупы), особенно при запорах. Разрешено съедать не более 1 куриного яйца в день.
Употребление сливочного масла нужно ограничить до 15 граммов в сутки.
Из молочных продуктов можно употреблять молоко, свежий кефир и простоквашу, ацидофильное молоко, неострый сыр, творог средней жирности.
Из рыбы предпочтение следует отдавать наваге, горбуше, окуню, треске, судаку, хеку. Ее можно запекать, отваривать, готовить на пару, в виде заливного.
При хроническом холецистите рекомендуется исключить из рациона гуся, утку, свинину, баранину. Из рыбы – семгу, форель, осетрину, кету.
Необходимо отказаться от алкогольных напитков, мороженого, черного крепкого кофе и какао.
В острый период
При обострении хронического холецистита в течение первых двух суток рекомендуется только пить теплый отвар шиповника, ягодно-фруктовый сок, разведенный водой, слабозаваренный чай.
В остром периоде показана диета №5В. Ее суть в ограничении углеводов – не более 200 граммов в день, белков – не более 80 граммов, жиров – не более 30 граммов, и полном отказе от соли. Пищу нужно варить или готовить на пару, подавать в виде протертых супов, суфле, пюре. Рекомендуется питаться маленькими порциями через каждые три часа. Температура блюд – от 20 до 55°C. Суточное потребление жидкости – примерно 2–2,5 литра, количество килокалорий – 1600.
Что можно кушать:
- Вегетарианские слизистые супы (овощные, из круп).
- Пшеничные сухари.
- Суфле или пюре из мяса птицы без кожи или телятины.
- Паровая нежирная рыба в виде суфле.
- Жидкие протертые каши – манная, рисовая, овсяная.
- Овощные суфле – из картофеля, молодых кабачков, моркови, капусты цветной.
- Омлет из яичного белка на пару.
- Печеные яблоки, кисели и желе из ягод и фруктов.
- Чай с добавлением молока, разбавленные соки (овощные и фруктовые).
Нельзя есть жирные мясные, рыбные и молочные блюда, свежие овощи и фрукты, свежий мягкий хлеб, сдобное, шоколад, кондитерские кремовые изделия, яйца (кроме парового омлета), колбасы, копчености, консервы, соусы, приправы.
Примерное суточное питание при обострении холецистита:
- Завтрак (8.00). Каша рисовая, омлет белковый паровой, слабый чай.
- Второй завтрак (11.00). Пюре из овощей, компот.
- Обед (14.00). Слизистый суп из овсянки, рыба паровая, яблоко печеное.
- Полдник (16.00). Чай с молоком, фруктовый мусс.
- Ужин(19.00). Суфле из мяса птицы, кабачковая икра, компот.
- Поздний ужин(21.00). Кисель.
Стол №5В является неполноценным и назначается не более чем на 5-й – 6-й дней. В течение следующих 2-х недель рекомендуется придерживаться диеты №5А, затем нужно перейти на диету №5.
При бескаменном
Хронический бескаменный холецистит – воспаление желчного пузыря, при котором нарушается отток желчи, но камни не образуются. Диетотерапия – одна из важных составляющих лечения. Питаться рекомендуется часто – 4–6 раз в день, чтобы желчный пузырь регулярно опорожнялся.
Нельзя есть жирное, острое и жареное. Запрещены крепкие спиртные напитки, вина и пиво. Рекомендуется отказаться от орехов, сдобы, свежих овощей и фруктов, холодной пищи, яичных желтков. При обострении нужно есть только свежеприготовленную теплую пищу, отварную, паровую или запеченную.
При желчнокаменной болезни
При калькулезном холецистите (ЖКБ) в желчном пузыре наряду с воспалением образуются камни и происходит закупоривание желчных протоков. Чаще всего показано хирургическое вмешательство.
При хроническом калькулезном холецистите рекомендуется стол №5А, цель лечебного питания – стимулировать выведение желчи. Через несколько месяцев соблюдения такой диеты пациента переводят на диету №5, но есть ограничения по употреблению яичного желтка (не более ½ желтка в день), растительного масла, кроме этого, запрещены трансжиры. Ограничиваются животные жиры, исключается белокочанная капуста, пшено, субпродукты, ягоды. Пища готовится на пару или отваривается. Под запретом алкогольные напитки.
После операции
После хирургического лечения необходимо соблюдать строгую диету. После операции есть не разрешается в течение суток. Через двенадцать часов после вмешательства можно пить негазированную воду маленькими глотками не более 0,5 л в сутки.

На второй день больному дают нежирный кефир, чай без сахара, кисель небольшими порциями (не более полстакана) каждые 3 часа
На третий день разрешено принимать пищу небольшими порциями до восьми раз в сутки. Можно есть жидкое пюре из картофеля, отварную рыбу в протертом виде, белковый омлет, протертые супы, желе из фруктов, сладкий чай, сок из тыквы и яблок. С пятого дня вводят подсушенный хлеб, сухое печенье. Через неделю разрешается добавлять кисломолочные продукты небольшой жирности, протертую овсяную и гречневую каши, пропущенное через мясорубку отварное мясо. С этого времени показан стол 5А, через несколько недель – диета 5.
При сочетании с панкреатитом
При панкреатите, который нередко сопутствует холециститу, показан стол №5П. Основные его отличия от стола №5В в увеличении количества белков и уменьшении количества углеводов и жиров. Запрещена грубая овощная клетчатка. Пищу отваривают или готовят на пару и подают в измельченном виде. Диетическое питание рекомендуется соблюдать в течение 3-х месяцев.
Хлеб разрешается только черствый или подсушенный. Ржаной хлеб содержит больше клетчатки, которая способствует опорожнению желчного пузыря и предотвращает застои. Кроме ржаного хлеба, рекомендуется включать в рацион отварные и сырые овощи и фрукты, овощные супы без ограничений.
С осторожностью следует употреблять яйца, которые содержат много холестерина. Их рекомендуется есть без желтков в виде паровых омлетов или добавлять в другие блюда, например, для приготовления фруктово-ягодных муссов, мясного и рыбного суфле. При отсутствии обострения допускается съедать одно яйцо в день.

Предпочтительный способ приготовления рыбы – на пару
При гастрите
Если холецистит сочетается с гастритом, необходимо скорректировать рацион с учетом этого заболевания.
При гастродуодените назначают стол №1. Это умеренно щадящая диета. Исключают блюда, стимулирующие выработку желудочного сока. Рекомендуют жидкую и кашицеобразную пищу. Нельзя есть фасоль, редис, репу, горох, спаржу, финики, виноград, смородину, крыжовник, хлеб из цельного зерна, жилистое мясо, куриную кожу.
Примерное меню при хроническом холецистите
Питание должно быть разнообразным. В рацион ежедневно нужно включать и крупяные, и белковые блюда. Меню на неделю с шестиразовым питанием, согласно диете №5, выглядит примерно так:
Вариант 1
- Молочная каша из гречи, чай.
- Творог, сухарики, отвар плодов шиповника.
- Суп рисовый, мясо отварное, свекла тушеная свекла.
- Яблоко печеное.
- Рыба запеченная, салат из овощей, чай с медом.
- Простокваша.
Вариант 2
- Каша рисовая с маслом, чай.
- Котлеты овощные, сок яблочный.
- Суп-пюре овощной, курица без кожи в отварном виде, кисель.
- Ленивые вареники.
- Отварной картофель, паровая рыба, травяной чай.
- Йогурт.
Вариант 3
- Овсянка с маслом, сыр, чай.
- Запеканка творожная с медом.
- Овощной суп с добавлением нежирной сметаны, рыба с овощным гарниром, компот.
- Сухарики, фруктовый мусс.
- Цветная капуста отварная, суфле из телятины, чай с молоком.
- Кефир.
Вариант 4
- Омлет, сыр, чай.
- Каша из тыквы.
- Кабачковый суп, телячьи паровые котлеты, отварной рис, сок.
- Запеченное яблоко.
- Рыба отварная, салат овощной, чай травяной.
- Ряженка.
Вариант 5
- Яйцо пашот, каша из геркулеса, чай.
- Творог, настой шиповника.
- Овощной суп, запеканка из курятины, картофель в отварном виде, сок.
- Не сдобная выпечка, компот.
- Морковное пюре, голубцы с рисом, чай травяной.
- Простокваша.
Вариант 6
- Гречневая каша, сыр с маслом, чай.
- Сырники с джемом.
- Суп-лапша, запеченная индейка с овощами, компот.
- Кисель, бисквит.
- Треска паровая, отварной рис, отвар шиповника.
- Кефир.
Вариант 7
- Рисовая каша с маслом, паровой омлет, чай.
- Фруктовое желе, отвар шиповника.
- Картофельный суп-пюре, творожный пудинг, компот.
- Молоко, галетное печенье.
- Рис с черносливом, курица отварная, морс .
- Травяной чай с медом.
Соблюдение диеты при хроническом холецистите – часть лечения. Она поможет ускорить процесс выздоровления, сгладит неприятные симптомы. Организм быстрее восстановится после обострения. Если придерживаться диетического питания во время ремиссии, то можно сократить количество острых периодов.
Источник: familyclinic-spb.ru
Диета, примерное меню и рецепты блюд при холецистите

Развитие воспаления желчного пузыря напрямую связано с особенностями питания, поэтому обязательным условием лечения заболевания и хорошего самочувствия становится рациональная диета. Она должна содержать все необходимые организму полезные вещества, способствовать разжижению желчи и устранению воспаления. Желательно выбирать тот способ приготовления блюд, который меньше всего оказывает нагрузку на органы пищеварения.
В начале обострения, на 3-5 сутки назначается противовоспалительное питание — Диета №5В, после, более щадящая.
В список разрешённых при холецистите продуктов входят:
Что нельзя есть при холецистите?
Продукты, употребление которых запрещено больным холециститом:
Избыточное потребление сахара приводит к ухудшению состава желчи и нарушению желчеотделения, поэтому суточная его норма не должна превышать 70 г с учётом его содержания в блюдах, это около 9 чайных ложек. Допустимое количество потребления соли не превышает 10 г.
Меню при холецистите

При составлении ежедневного меню необходимо учитывать некоторые правила, присущие диете при холецистите:
- Суммарный дневной объём пищи не должен превышать 3,5 кг с учётом потребляемой жидкости.
- Приём еды должен быть частым, раз 5в день в строго установленное время, но порции не нужно делать большими. Такая мера позволит улучшить отток желчи и урегулировать её выработку.
- Три основных приёма пищи перемежаются двумя дополнительными, в которых в качестве перекуса могут использоваться бутерброды, фрукты и разрешённые напитки.
- Важно правильно подобрать способ для приготовления блюд. Предпочтительна варка и готовка на пару, допускается запекание, но в этом случае нельзя использовать дополнительный жир или масло.
- Чтобы экстрактивные вещества, находящиеся в мясе и рыбе не раздражали печень, эти продукты готовят на пару или в воде. Получившийся бульон нельзя есть в период обострения холецистита, а при ремиссии – изредка. Перед приготовлением мясо зачищают от пленок и сухожилий, а птицу освобождают от кожи.
- Растительные масла обладают желчегонным действием, но их можно добавлять только в готовое блюдо и запрещено подвергать нагреванию во избежание потери ими полезных свойств.
- Температура пищи перед едой должна быть умеренной (не меньше 15? С и не больше 62? С), слишком горячие или холодные блюда могут спровоцировать приступ.
- Овощи рекомендуется употреблять в сыром и приготовленном виде с каждым приёмом пищи. Фрукты обязательно должны входить в ежедневное меню, особенно это касается авокадо.
- Для приготовления можно использовать только свежие и натуральные продукты.
Пример недельного меню для людей, страдающих холециститом:
Понедельник
- 1 завтрак – овсяная каша с сосиской, отвар шиповника или чай.
- 2 завтрак – банан с 100 грамм граммами нежирного творога.
- Обед – овощной суп с пшеничной крупой, фаршированный мясом и рисом перец, отвар шиповника или компот.
- Полдник – салат с помидором и огурцом, заправленный растительным маслом, ломоть хлеба из ржаной муки.
- Ужин – молочный рисовый суп, 3 шт. печенья несдобного.
Вторник
- 1 завтрак – творожная запеканка с добавлением изюма (150 г), кофе с молоком.
- 2 завтрак – салат из яблока и груши, политый 1ч. л. мёда, присыпанный дроблеными орехами.
- Обед – гречневая каша с паровой котлетой, морская капуста, компот.
- Полдник – печеное яблоко, кисель.
- Ужин – винегрет, белковый омлет из зелени и 1 яйца.
Среда
- 1 завтрак – ленивые вареники (200 г), шиповниковый отвар.
- 2 завтрак – бутерброды с кабачковой икрой – 2 шт.
- Обед – суп-пюре овощной, заправленный зеленью и оливковым маслом, отваренная куриная ножка, компот.
- Полдник – салат, приготовленный из морковки и яблока, политый мёдом.
- Ужин – макароны с сыром, чай.
Четверг
- 1 завтрак – манная каша с ложечкой джема, чай с молоком.
- 2 завтрак – ломтик зернового хлеба, белковый омлет из зелени и 1 яйца.
- Обед – картофельное пюре, нежирная отварная рыба, помидор, политый растительным маслом и присыпанный зеленью.
- Полдник – чай и зефир.
- Ужин – фруктовый плов, отвар шиповника.
Пятница
- 1 завтрак – пшённая каша, варёная докторская колбаса (50 г), кофе с молоком.
- 2 завтрак – печеная тыква (150 г), шиповниковый отвар.
- Обед – тушеная капуста (200 г), бефстроганов (100 г), хлеб с отрубями.
- Полдник – ломтик сыра, чай с молоком.
- Ужин – овощное рагу (200 г), зерновой хлеб.
Суббота
- 1 завтрак – вермишелевый молочный суп, 2 сушки, чай.
- 2 завтрак – овощная запеканка (150 г), шиповниковый отвар.
- Обед – вегетарианский суп, отварная говядина (100 г), компот.
- Полдник – адыгейский сыр (50 г), помидор с зеленью.
- Ужин – отваренная и запеченная с овощами рыба (200 г), отвар шиповника.
Воскресенье
- 1 завтрак – мясной пирог из слоеного теста (150 г), кофе с молоком.
- 2 завтрак – 2 горсточки сухофруктов, чай.
- Обед – плов с отваренным мясом (200 г), салат из огурца, капусты и зелени (100 г).
- Полдник – ломоть зернового хлеба, покрытый творожным сыром с зеленью, чай.
- Ужин – тыквенная каша, молоко.
В меню можно вносить изменения с учётом разрешённых продуктов.
Список полезных продуктов при холецистите вы можете узнать из этой статьи
Рецепты блюд и супов при холецистите

Суп из кальмаров, огурцов и брюссельской капусты:
- Кальмар, брюссельская капуста (200 г.), огурцы (200 г.), зелень, овощной бульон (700 мл.), соль.
- Приготовление: кальмара очистить и нарезать на тонкие полоски, бульон вскипятить, выложить капусту, варить 5 минут. Добавить в кастрюлю подготовленный морепродукт, порезанные кубиками огурцы, посолить и варить 4 минуты. Готовый суп посыпать нарубленной зеленью.
- Кабачок (2 шт.), баклажан (2 шт.), морковь (2 шт.), сладкий перец (2 шт.), луковица (2 шт.), крупные картофелины (5 шт.), оливковое масло (2 ст. л.), соль, зелень.
- Приготовление: почистить и порезать кубиками овощи, с перца предварительно снять кожицу, лук нашинковать. В 3 литра кипящей подсолённой воды опустить картофель, спустя 10 минут добавить остальные овощи, исключая кабачки, их добавляют за 5 минут до выключения. Готовый слегка остывший суп взбивают блендером, заправляют оливковым маслом и зеленью.
Суп из картофеля, брокколи и свеклы
- Свекла (100 г.), картофель (100 г.), брокколи (200 г.), овощной бульон (650 мл.), соль.
- Приготовление: вскипятить бульон на маленьком огне, добавить порезанные маленькими кусочками картофель, свеклу, у брокколи разделить соцветия и опустить в воду, посолить. Суп нужно варить до мягкости овощей.
Суп из свеклы, кольраби и мидий
- Мясо мидий (220 г), свекла (150 г), кольраби (150 г), зелень, овощной бульон (750 г), соль.
- Приготовление: кольраби, свеклу нашинковать, опустить в закипевший бульон и варить до мягкости, после чего посолить, добавить мясо мидий и подождать 6 минут. Готовый суп присыпать зеленью.
Говяжьи котлеты с овощами
- Цветная капуста (400 г), говядина (600 г), яйцо, морковь (150 г), сливочное масло (50 г), сыр (15 г), мука (столовая ложка), сметана (100 г), немного соли.
- Приготовление: отварить говядину и порезать небольшими кусками, морковь кубиками, капусту разобрать на соцветия. Мясо смешать с овощами, добавить соль, пропустить массу через мясорубку, прибавить яйцо, вымесить фарш. Из него сформировать котлетки, выложить на протертую маслом сковородку, залить сметаной, присыпать сыром и запечь.
- Молоко (30 г), рыба (90 г), мука (2 г), яйцо, соль, масло сливочное (2 г).
- Приготовление: отварить рыбное филе, перемолоть в мясорубке, в массу добавить желток, молоко, соль, масло, все перемешать. Белок тщательно взбить и добавить к основным продуктам. В промасленную сковородку выложить полученную массу и запекать при 180 °С. Можно разместить суфле в подготовленных формочках и готовить на пару.
- Большие сладкие перцы (6 шт.), нежирная говядина или куриное филе (500 г), варёный рис (3 ст. л.), лук (2 шт.), томатный сок (1 ст.), чеснок (2 зубка), лавровый лист, паприка, соль.
- Приготовление: почистить перец и наколоть в нескольких местах, сделать мясной фарш, добавить к нему специи, рис и измельчённый чеснок. Нашинковать лук, потереть морковь, тушить их в воде до мягкости, затем залить томатным соком и закипятить. Фарш плотно уложить в перец, разместить стручки на противне, сверху выложить поджарку, подлить воды и запекать около 40 минут.
Салаты при холецистите

- Огурец (1 шт.), помидор (1 шт.), перец (1 шт.), листья салата, зелень, кукурузное или оливковое масло, соль.
- Приготовление: овощи нарезать крупными кусочками, добавить салатные листья, зелень, заправить маслом, посолить.
- Белокочанная капуста (220 г), морковь (25 г), сахар (2 г), соль, растительное масло (10 г), лимонная кислота 2%-я (10 г).
- Приготовление: капусту мелко нашинковать, растереть с лимонной кислотой и солью, отжать сок, добавить сахар, морковь натереть, добавить в основную массу и заправить все маслом.
Сладкий свекольный салат с курагой
- Свекла (900 г), курага (100 г), сметана (150 г), сахар (20 г).
- Приготовление: курагу замочить на полчаса и мелко порезать, свеклу отварить и нашинковать соломкой, перемешать ингредиенты, заправить сметаной и посыпать сахаром.
Внимание! Информация носит ознакомительный характер и не может использоваться для самодиагностики и назначения лечения. Всегда консультируйтесь с профильным врачом!
Источник: www.ayzdorov.ru
Особенности диеты при холецистите и панкреатите: меню на каждый день

Диета при холецистите и панкреатите — это не просто часть лечебного процесса для этих заболеваний, а образ жизни, при котором исключаются определенные продукты питания, способные привести к обострению. При правильной организации режима диетического питания возможно наступление длительной ремиссии. Качество жизни пациента притом значительно повышается, и человек может не ощущать недостатка в предпочитаемой еде.
Общие принципы диеты при холецистите и панкреатите
Поскольку органы пищеварения неразрывно связаны между собой анатомически и функционально, диета при холецистопанкреатите рекомендуется с учетом общей выраженности воспаления, поражающего и поджелудочную железу и желчный пузырь. Каждое заболевание имеет свои особенности, притом их общая этиология (причина) и патогенез (развитие болезни) приводят к тому, что диета является частью комплексного лечения в любом периоде болезней. Поэтому в назначении диеты при воспалении поджелудочной железы и желчного пузыря используются общие принципы.
В основе лежит система питания, разработанная профессором М.И. Певзнером несколько десятков лет назад, но активно востребованная и сейчас. Она учитывает все виды существующих болезней. В ней учтены полезные и вредные для каждой патологии продукты, характер их обработки и частота приема пищи.

В рекомендациях питания при холецистите и панкреатите на каждый из дней учитывается общее состояние пациента и стадия болезни. На начальном этапе назначается диетический стол № 5п по Певзнеру. Основная цель и принципы его заключаются в восстановлении органов пищеварения после острых воспалительных процессов или проведенных операций на органах после тяжелых осложнений и для предупреждения рецидивов заболеваний.
Номер диеты зависит от фазы заболевания: в остром периоде назначается стол № 5п, в дальнейшем больной переводится на стол № 5, затем — № 1. Какой диетический стол применяется в каждом временном промежутке, определяет врач.
Диета может быть частью терапии, когда пациент продолжает принимать назначенные лекарственные препараты, или быть самостоятельным методом лечения и профилактики. В последнем случае она особенно важна в стадии нестойкой ремиссии, когда от правильного питания зависит самочувствие и состояние пациента.
Основные принципы диеты:
- низкая калорийность,
- ограничение жиров,
- исключение определенных продуктов,
- применение пищи, содержащей много витаминов и минералов.
- жирное, жареное,
- продукты, вызывающие метеоризм,
- пища, содержащая грубую клетчатку,
- еда, обладающая сокогонным действием, — усиливает продукцию желудочного и панкреатического сока.
При обострении холециститопанкреатита рекомендуется:
- употребление блюд в протертом виде,
- температура пищи должна быть комфортно теплой,
- порции каждого блюда — небольшие,
- прием пищи распределяется на 6–8 раз в день,
- обрабатывается исключительно щадящими способами: тушением, варением, приготовлением на пару.
Список продуктов, химический состав, калорийность блюд

Существует подробный список продуктов, которые рекомендованы к использованию при холецистопанкреатите. При приготовлении любого блюда при этих заболеваниях используется таблица, содержащая все сведения о калорийности продуктов и их химическом составе. При панкреатите и холецистите до минимума ограничиваются жиры, и сокращается употребление углеводов. Это связано с инкреторной функцией поджелудочной железы: она вырабатывает инсулин для расщепления углеводов, поэтому при их повышенном содержании нагрузка на нее увеличивается.
Что нельзя есть при холецистопанкреатите?
Ограничение жиров связано с их высокой функциональной нагрузкой на пораженные органы и печень. Для расщепления жирных кислот необходимо большое количество ферментов, что усиливает функциональную нагрузку на пораженный орган. Во время обострения разрешается использовать в приготовлении только рафинированное масло. Примерный перечень, где можно найти любой запрещенный продукт, нужно знать или иметь под рукой, когда составляется рацион.
Нельзя кушать бобовые, исключаются также молочные продукты, в том числе свежее цельное молоко. Ни в одной стадии заболеваний нельзя употреблять алкоголь и слабоалкогольные напитки. Они являются главным фактором риска и вызывают обострение.
Любой острый продукт может вызвать выраженный болевой симптом, при этом обострится хронический гастрит. Это приводит к еще большему ухудшению состояния: усиливается выделение желудочного сока, его высокая кислотность провоцирует секрецию ферментов поджелудочной железы, которые в больших количествах влияют на состояние близлежащих органов.
Имеющийся желчнокаменный холецистит вызывают билиарный панкреатит — вторичное заболевание, которым страдает взрослый человек, чаще — женщина (в 60% случаев). Это объясняется более высокой частотой образования камней у женщин, чем у мужчин, и развитием у них желчнокаменной болезни (ЖКБ).
Связано это с неправильным питанием — употреблением большого количества жирной и жареной пищи. У ребёнка такая патология не наблюдается. Камни нарушают поступление желчи в желчевыводящие протоки, либо происходит ее заброс в протоки поджелудочной железы. Это вызывает выраженное воспаление поджелудочной железы в связи с имеющимися в составе желчи протеолитическими компонентами. Симптомы заболевания имеют сходство с клиническими проявлениями других болезней пищеварительной системы, таких как гастродуоденит, колит. Болезнь быстро прогрессирует, наблюдается похудение − признак глубокого нарушения пищеварения, переработки жиров и нехватки витаминов.
Удаление желчного пузыря при ЖКБ или жесткое соблюдение диеты является частью лечения этой патологии. Во многих случаях удаленный желчный пузырь провоцирует усиление воспаления и появление отека поджелудочной железы, поэтому требуется неукоснительное соблюдение правильного питания. Могут запретить сахар и сладости, если выявлен диабет, свежую пшеничную выпечку, черный хлеб, ограничить соль до 10 г в сутки.

Беременность существенно осложняет холецистопанкреатит, особенно в первом триместре. Из-за раннего токсикоза трудно отдифференцировать патологию пищеварения. Но плод притом не подвергается опасности, если соблюдается диета. С осторожностью нужно относиться в этот период к меняющимся вкусовым предпочтениям: креветка или другой экзотический морепродукт могут внезапно ухудшить состояние и усилить тошноту и рвоту. Перед началом употребления новых продуктов нужно предполагать возникновение возможных осложнений и начинать принимать их в небольших количествах.
Холецистит и обострение панкреатита: что можно есть?
Обострение холецистита и панкреатита сопровождается болью, диспепсическими явлениями. В этот период проводится активная лекарственная терапия, и первые дни рекомендуется голод и покой. Ограничения в еде, в зависимости от тяжести состояния пациента, могут назначаться от 3 до 5 дней. Лечение проводится в стационаре, и, если рвота и понос проявляются умеренно, назначается питье:
- негазированная щелочная минеральная вода (Боржоми, Смирновская, Славяновская),
- отвар шиповника,
- фруктовый компот,
- кисель,
- не крепко заваренный чай.
Питание проводится парентерально — внутривенным введением питательных растворов, которые подбираются каждому больному в индивидуальном порядке.
Тест: на определение риска сахарного диабета 2 типа

Результат:
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK
С 5 дня разрешается прием небольшого количества пищи в пределах стола № 5п — протертый вариант: всю еду нужно тереть до консистенции пюре или кашицеобразного вида. Суть диеты: свести к минимуму раздражающее химическое, механическое и термическое воздействие пищи на слизистую желудка и пораженные органы. В меню включаются: разрешенный овощной, пшенный суп в протертом виде, каша (рисовая, гречневая, овсяная и манная). Из овощей рекомендуются в отварном виде, небольшими порциями:
- свёкла,
- кабачки,
- морковь,
- картофель.
Постепенно рацион расширяется, разрешается:
- нежирное мясо и рыба,
- яичные белки,
- обезжиренные кисломолочные продукты.
Особенно полезен козий сыр — брынза: минимум жиров, мягкая консистенция, двухмесячная выдержка, легкое усваивание делают его полезным диетическим продуктом при холецистопанкреатите. Он не вызывает повышенной выработки желудочного сока, что немаловажно для больных с такой патологией. Хороший отзыв диетологов позволяет его широко использовать в меню: исключением не является пожилой или детский возраст.

Диета во время ремиссии заболевания
В период ремиссии холецистопанкреатита назначается стол № 5Б — он рассматривается как тип диеты № 5п. Предназначен:
- для пациентов в период ремиссии заболевания,
- для профилактики рецидивов и прогрессирования воспалительного процесса,
- коррекции возникающих нарушений питания.
- измельчения пищи,
- температурного режима (еда – теплая, комфортной температуры),
- дробности приема (часто маленькими порциями),
- щадящего приготовления — тушение на пару, воде.
- белков (до 110 г),
- жиров — разрешенное количество доводят до нижней границы нормы (20% из них должны быть растительными), вводятся постепенно,
- углеводов — 350–400 г, но простые углеводы по-прежнему ограничиваются до 30 г в сутки.
- протертые овощные и молочные супы с добавлением сливок и молока,
- вчерашний пшеничный хлеб и галетное печенье,
- нежирное мясо,
- молочнокислые продукты, обезжиренные или с низкой жирностью, молоко из-за плохой переносимости добавляется в блюда — каши, супы, омлеты,
- овощи — в отварном виде,
- яблоки — в печеном виде, варенье, желе.
- острые приправы,
- экстрактивные вещества,
- крепкие бульоны,
- копчености,
- сало,
- белокочанная капуста в свежем виде,
- алкоголь, кофе, шоколад, крепкий чай.

Уточняются разрешенные и запрещенные продукты по специальным таблицам.
Примерное меню на неделю
При составлении рациона расписывается вся неделя: подсчитывается по специальным таблицам наличие и количество белков, жиров и углеводов в меню. Питание шестиразовое, включая перекусы – второй завтрак и полдник.
Примерное меню на один день:
Завтрак: овсяная каша на воде с вареньем, крекер, некрепкий чай. Второй завтрак: запеченное с творогом яблоко, компот. Обед: рисовый суп, отварная куриная грудка, отварная свекла в виде салата, приправленная растительным маслом, отвар шиповника. Полдник: порция вермишели с сыром, компот из сухофруктов. Ужин: стакан кефира.
Меню на неделю составляется аналогично, с применением рекомендованных продуктов. Используются таблицы с указанием калорийной ценности и список разрешенных продуктов.
Рецепты блюд при совместном течении заболеваний
Существуют разнообразные рецепты из того небольшого списка разрешенных продуктов, которые можно применять при холецистопанкреатите.
Рецепт котлет из картофеля

К 7 натертым картофелинам добавляется 200 г мелко нарезанной молочной колбасы, 200 г нежирного сыра, натертого на мелкой терке. Масса тщательно перемешивается с добавлением 3 сырых яиц, 2 столовых ложек муки, по вкусу, — соли, зеленого лука. Из полученной однородной массы формируются котлеты. Готовятся в пароварке.
Рецепт овощного супа с сырными фрикадельками
- 100 г натертого сыра,
- сливочное масло,
- 100 г муки,
- 1 сырое яйцо.
Полученная масса выдерживается 30 минут в холоде.
- 1 натертая морковь,
- 1 порезанный болгарский перец,
- 5 измельченных картофелин,
- 1 луковица, нарезанная кубиками.
В течение 15 минут варится в 2,5 л воды.
Из сырной массы формируются фрикадельки величиной с фасолину и бросаются в полученный бульон.
Рецепт омлета из картофеля
- 200 г отварного картофеля,
- 4 взбитых яиц с добавлением соли,
- 100 мл молока,
- 50 г твердого сыра.
Натертый отварной картофель укладывается на пленку на дно пароварки, поливается взбитыми яйцами с молоком, посыпается сыром, готовится 30 минут.
Особенности питания нужно согласовывать с врачом. Диета всегда является фактором стабильности хорошего состояния при холецистите и панкреатите.
Источник: clinic-a-plus.ru